Archives
now browsing by author
SUPERVISION ET L’EVALUATION DES SOINS INFIRMIERS


PLAN
I.Définition du concept de la supervision
II.Définition de la supervision infirmière
III.Les objectifs de la supervision en Soins Infirmiers
IV.Le guide de supervision des soins infirmiers au CHUIS
1/ Le cadre conceptuel d’une activité de supervision
2/ Les fonctions de la supervision
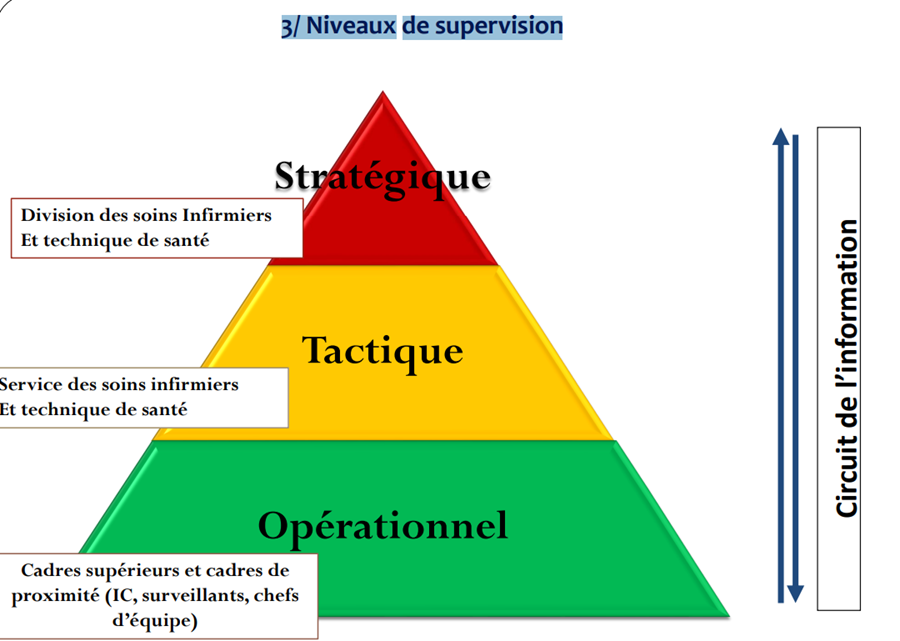
3/ Niveaux de supervision
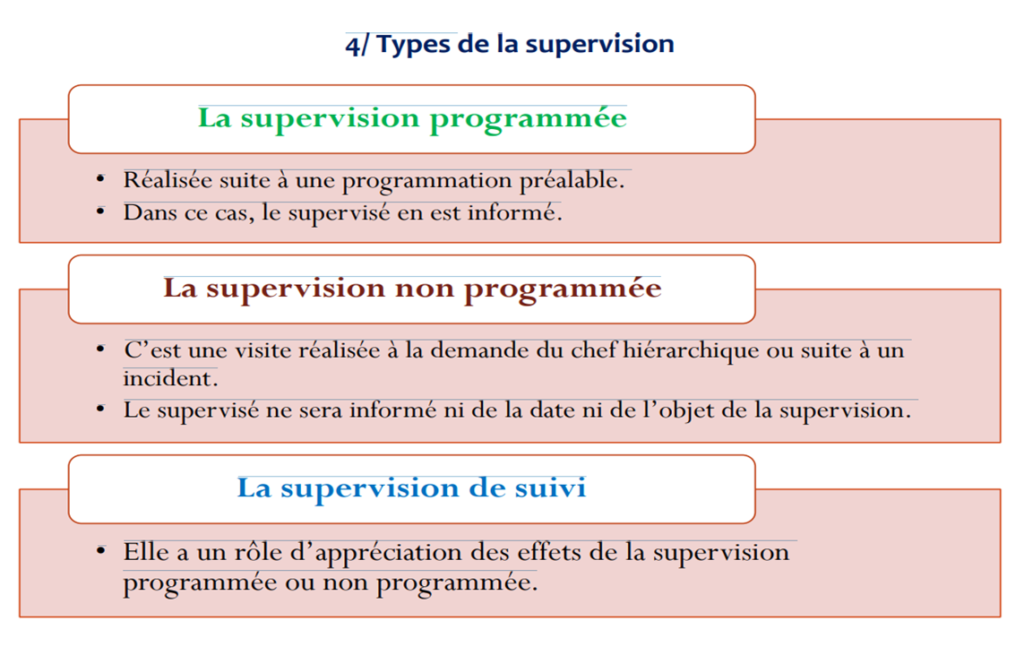
4/ Types de la supervision
5/Domaines et axes de la supervision
6/ Modes de supervision
7/ Étapes de réalisation d’une visite de supervision
8/ Techniques de supervision
9/Outils de la supervision
II Définitions
Les définitions qui ont été attribuées à la supervision sont énormes, selon le champ d’intérêt ce concept prend sa signification. Selon le dictionnaire:
Le dictionnaire encyclopédique de la langue française, par exemple définit la supervision comme étant « l’action de superviser » qui signifie : « Contrôler, vérifier un travail dans ses grandes lignes ».
Le dictionnaire Larousse, considère que l’action de superviser consiste à « contrôler et réviser un travail fait, sans entrer dans le détail ». Concepts clés: Contrôle , vérification, révision En sciences de management: La supervision constitue:
« Un mécanisme de coordination très fondamental dans le processus de développement de l’organisation ». (Mintzberg)
« Une Activité qui consiste à regarder le travail de l’autre, avec une responsabilité sur la qualité de ce travail » (Leddik, Bernard).
«Une formation continue fournie au personnel par l’équipe cadre du district « (Mercenier,)
« Un processus formatif continu qui précède celui de l’évaluation et qui diffère de la notion du contrôle et d’inspection, répond à des objectifs précis (la formation, le dialogue, l’évaluation de la qualité) ». (Décrits par Wollast) Concepts clés: Mécanisme, processus, activité, formation, objectifs, qualité.
L’OMS : L’OMS définit la supervision comme étant « L’ensemble des mesures visant à s’assurer que le personnel accomplit ses activités avec efficacité et devient plus compétent dans son travail ».
Concepts clés: Mesure, Efficacité, Compétent
Le ministère de la santé au Maroc a défini- dans son manuel de gestion de la circonscription sanitaire (1997)- la supervision comme « Un processus qui vise à s’assurer que toutes les dispositions contenues dans le plan s’accomplissent conformément aux instructions et aux normes de travail préétablies » .
Concepts clés: Processus, Conformité, Normes
II Définition de la supervision infirmière
« Il s’agit d’un processus par lequel une personne expérimentée et au bénéfice d’une formation adéquate à la supervision, offre à une personne qui lui en fait la demande: une écoute, une possibilité de clarifier et d’analyser une situation, un accompagnement dans la recherche de solutions éventuelles et un support lui permettant de se développer professionnellement et personnellement. »(In la formation à la supervision infirmière. Ecole Supérieure d’Enseignement Infirmier de la Croix Rouge Suisse- Lausanne )
La supervision est une assistance et une action de guidage du personnel dans l’accomplissement de sa tâche.
Centré sur les soins infirmiers, le processus de supervision vise plus particulièrement à développer des habiletés professionnelles à utiliser la méthode de résolution de problèmes dans les situations professionnelles. Il s’agit donc d’une « démarche d’acquisition d’une vision globale d’une situation professionnelle.
Processus qui vise à s’assurer que le personnel accomplit ses activités de façon satisfaisante et à le rendre plus performant dans la réalisation de son travail. La supervision en soins infirmiers est un outil de développement professionnel et non un moyen de contrôle par quelque instance que ce soit.
Définition retenue pour le contexte des soins infirmiers au niveau du CHUIS :
Un processus continu qui permet de développer les compétences du personnel infirmier pour adapter leurs interventions, d’améliorer la qualité des soins et de l’unité de soins, à travers l’encadrement, l’assistance, l’accompagnement, le soutien et la communication.
Les objectifs de la supervision en Soins Infirmiers
Aider le supervisé à améliorer ses compétences et son rendement (savoir ce qui ne va pas, et pourquoi ?);
Identifier à temps les problèmes et les dysfonctionnements;
Étudier la performance et déterminer les besoins de soutien du personnel;
Dynamiser les actions entreprises sur le terrain;
Former en cours de travail;
Conseiller et corriger sur les lieux les anomalies constatées;
S’assurer de l’exécution effective des solutions.
Les objectifs de la supervision en SI
Enfin, à l’issue de chaque séance de supervision, la supervisée sera invitée à répondre à quatre questions:
Quel était le problème?
Qu’ai je appris en travaillant avec le patient et avec le superviseur?
Qu’ai je appris sur moi même?
Que ferais je différemment la prochaine fois?
Guide de supervision des soins infirmiers du CHUIS
Réalisé en 2014 par la division des soins infirmiers en collaboration avec les unités de supervision et d’évaluation/SSITS
supervision et d’évaluation/SSITS
1/ Le cadre conceptuel d’une activité de supervision
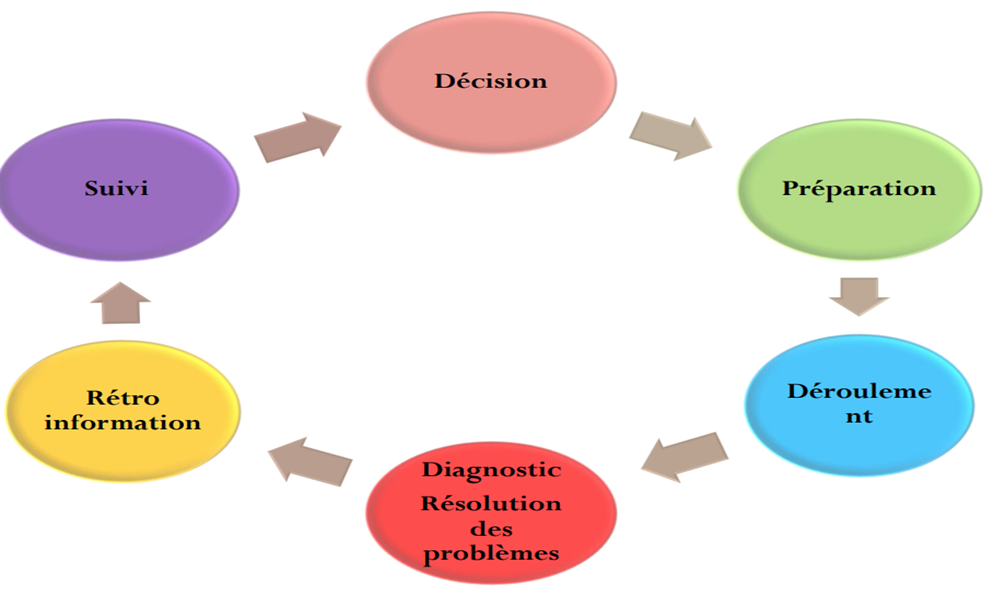
2/ Les fonctions de la supervision
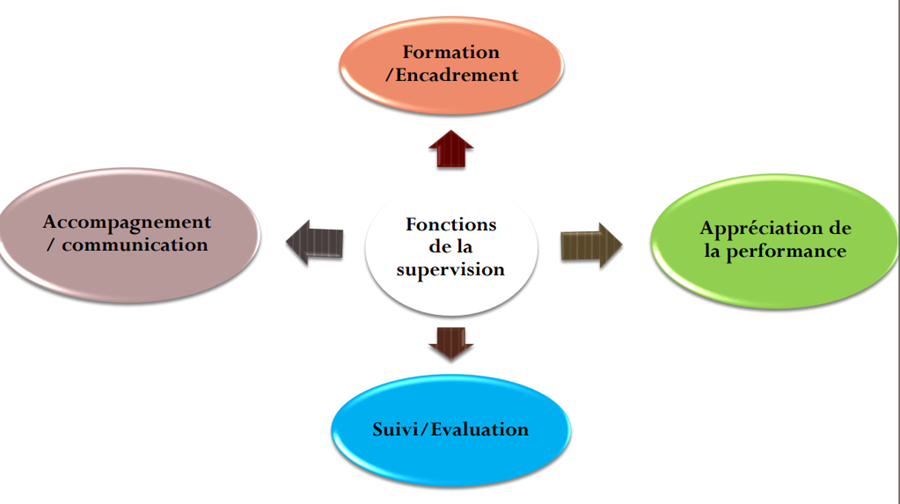
5/Domaines et axes de la supervision
Soins infirmiers
Gestion de l’unité de soins
Gestion de l’environnement des soins
6/ Modes de supervision
Il existe deux modes de supervision :
La supervision individuelle (appelée aussi la relation duelle ou dyadique) : C’est une supervision conduite par une seule personne, où le superviseur rencontre les personnes supervisées en face à face.
La supervision en équipe (groupe de supervision) : C’est une supervision où plusieurs personnes supervisées partagent leur travail avec le groupe de supervision. L’équipe de supervision doit être composée de plusieurs profils permettant de rendre les superviseurs complémentaires :Profils axés sur les compétences techniques /Profils axés sur la gestion..
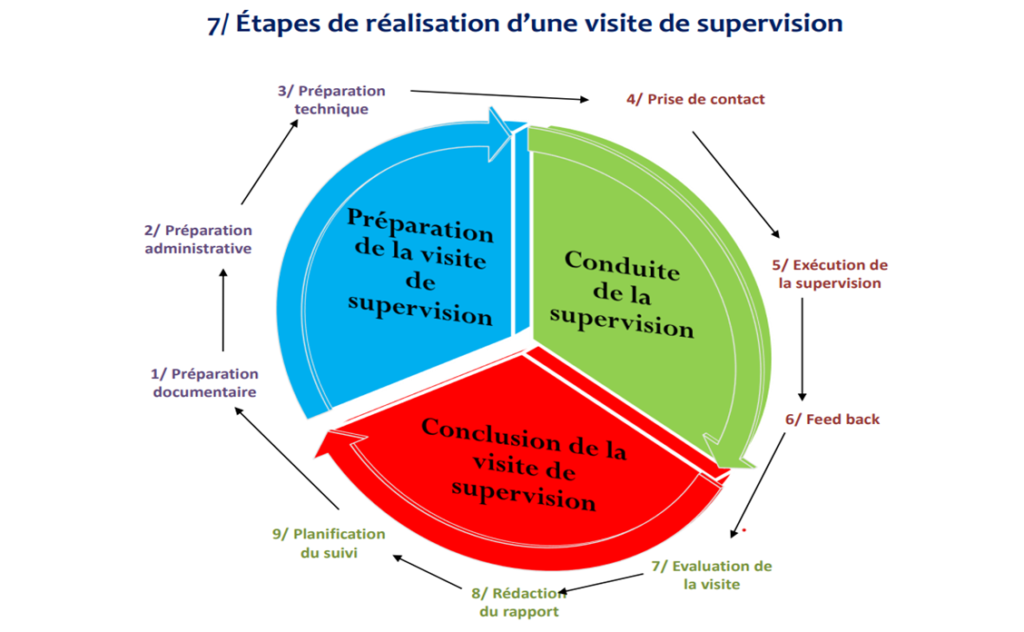
Phase 1 : Préparer une visite de supervision
Etape 1 : Préparation documentaire:
La préparation documentaire consiste à chercher des informations préalables sur :
Les normes, les directives, les notes techniques et de service, les instructions, l’organisation, etc.
Les documents relatifs à la structure et au personnel supervisés ;
Le plan d’action et les objectifs par rapport à la période de la visite ;
Les indicateurs du site à superviser ;
Les rapports de supervision antérieurs ;
Les activités des personnels à superviser.
L’étude des documents a pour objectifs de s’assurer de l’état actuel des performances du site à superviser dans l’exécution des activités/tâches objet de la supervision.
Les documents pourraient contenir des informations relatives aux déficiences relevées lors des supervisions précédentes ou des informations pouvant attirer l’attention sur la performance.
Etape 2 : Préparation administrative
La préparation administrative comporte l’ensemble des activités relatives aux écrits et aux documents d’information et de communication à envoyer au site supervisé.
Etape 3 : Préparation technique (plan de visite):
Elle consiste en une série d’activités à entreprendre dont les principales sont :
- Identifier les membres de l’équipe de supervision ;
- Etablir une réunion de l’équipe de supervision ;
- Fixer les objectifs de la visite ;
- Sélectionner les domaines et aspects spécifiques à investiguer ;
- Préparer les outils de supervision ;
- Designer un chef de l’équipe de supervision ;
- Préparer le plan de visite de la façon suivante :
- Déterminer les activités à mener durant la supervision et les tâches spécifiques à réaliser ;
- Déterminer le temps nécessaire pour mener à bien ces activités ;
- Répartir les tâches à accomplir entre les membres de l’équipe.
- Mobiliser les ressources matérielles nécessaires : logistique.
Phase 2 : Conduire la supervision
Etape 1 : Prise de contact :
Avant de commencer la supervision, l’équipe de supervision doit prendre contact avec l’équipe supervisée. Le but de cette rencontre est de:
- Faire une présentation des participants et leurs fonctions ;
- Exposer les objectifs, le champ et les critères de supervision ;
- Présenter brièvement la manière dont les activités de supervision seront menées
- Offrir la possibilité aux supervisés de poser des questions ;
- Confirmer la disponibilité des ressources et de la logistique nécessaire à la supervision ;
- S’il s’agit d’une supervision de suivi, faire un bilan des recommandations formulées lors de la précédente supervision.
Etape 2 : Réalisation de la supervision
- Pendant la supervision, l’équipe procède au recueil des informations relatives aux objectifs, au champ et aux critères de supervision retenus ;
- La réalisation de la supervision se fait selon le plan de visite préétabli : Superviser les domaines d’activités retenues moyennant les outils pré établi.
Etape 3 : Feed back
Avant de quitter le site supervisé, l’équipe de supervision doit faire un feed back à chaud aux supervisés durant lequel le chef de l’équipe :
- Présente sommairement les résultats de la supervision ;
- Implique les supervisés dans la résolution des problèmes ;
- Enregistre les constats dans le registre de supervision de l’unité de soins.
Phase 3 : Conclure une visite de supervision
Etape 1 : Evaluation de la visite de supervision :
C’est une étape importante qui permet d’apprécier tant le processus que les résultats de la supervision. Cette auto-évaluation réalisée par l’équipe de supervision ne devrait pas être entreprise plus de soixante-douze heures après la supervision. Voir le check List d’autoévaluation dans la boite à outils du présent document.
Etape 2 : Rédaction du rapport de supervision : Ce rapport doit être rédigé au maximum quinze (15) jours après la visite de supervision (voir canevas). Il doit être envoyé : •Au site supervisé ; •Aux membres de l’équipe de supervision ; •Au chef du SSI ; •Au médecin chef de l’établissement. Une copie de ce rapport sera conservée aux archives de l’unité de supervision.
Etape 3 : Planification du suivi de la supervision : Après la visite de supervision, l’équipe de supervision doit assurer le suivi des mesures correctives à travers l’établissement d’un plan de suivi du site concerné. Il s’agit de :
- Planifier l’exécution des activités prévues pour la résolution des problèmes ; ü Voir si ces activités permettent de résoudre effectivement le problème ;
- Vérifier s’il y a des contraintes et difficultés (visite de suivi) ;
- Responsabiliser chacun sur une activité. NB : Approches de solutions aux problèmes rencontrés
- Il y a des problèmes que les superviseurs peuvent résoudre juste de retour de l’unité supervisée, tandis que d’autres doivent l’être dans un délai raisonnable.
- Il y a d’autres problèmes dont les approches de solutions dépendent d’un niveau supérieur. Après avoir analysé les données préliminaires, chaque superviseur doit communiquer les dysfonctionnements au niveau supérieur et les suivre jusqu’à résolution.
- Il devrait informer le site supervisé des démarches entreprises et des suites qui leur sont réservées.
8/ Techniques de supervision
L’observation : L’observation est la technique la plus importante de la méthodologie de supervision.
Elle doit être « passive », dans le sens qu’elle ne doit pas être interventionniste. . Le superviseur ne doit pas interrompre une activité, mais plutôt essayer de comprendre les motivations qui régissent les pratiques de l’agent. Il faut laisser faire le supervisé et ne discute des observations avec lui qu’après avoir terminé son activité. L’observation devrait prendre en compte:
- Le savoir ou la connaissance du supervisé ;
- Le faire ou l’activité du supervisé ;
- Le savoir-faire ou l’habilité du supervisé ;
- Le savoir être ou l‘attitude du supervisé.

9/Outils de la supervision
Les classeurs :
- Le classeur du superviseur : Chaque superviseur organise un classeur réunissant les
documents administratifs et techniques les plus importants à l’exécution de la supervision
- Le classeur de l’unité de soins supervisée : Chaque unité de soins doit disposer d’un
classeur réunissant les informations les plus importantes permettant l’identification du service et la connaissance des données de base.
Les registres de supervision :
- Le registre de supervision de l’unité de soins: Le registre doit être consigné par le
responsable de l’USE. (Voir modèle)
- Le registre de supervision de l’unité de supervision/Evaluation: Le registre doit être
rempli par l’équipe de supervision et signé par les supervisés et l’infirmier chef de l’unité de soins supervisée. Ce registre reste toujours dans l’unité de soins et il est consulté lors de chaque supervision.( Voir modèle)
Les Grilles
- Les grilles d’observation
- Les grilles d’observation servent comme fil conducteur à l’observation de l’exécution des tâches
- Selon les normes et les instructions.
- Ces fiches ne remplacent jamais l’observation expérimentée et attentive du superviseur. Le remplissage « automatique » sera à éviter car ces grilles ne doivent pas être un instrument réductionniste ou limitatif de la capacité du superviseur .Elles ne devront en aucun cas remplacer la créativité et l’adaptation du superviseur pour contourner des problèmes qui se présentent.
- Les grilles d’entretien
- Ce sont des grilles qui comportent un certain nombre de questions : ouverte, semi directives ou dirigées. Elles sont utilisées pour une collecte directe de données à travers la réponse du supervisé
- La fiche de synthèse des résultats de la supervision.
- C’un outil de synthèse, qui fait ressortir les points les plus importants.
- L’objectif est d’avoir un outil de synthèse, clair, direct qui puisse réellement servir d’instrument d’aide à la prise de décision.
- Il faut rendre la lecture intéressante et simplifiée, en ressortant les points les plus importants.
Le modèle proposé dépend du niveau de supervision.
LES CLES D’UNE SUPERVISION EFFICACE
Pour superviser efficacement l’équipe soignante, il faut :
Soutenir le personnel
Faire attention à ses besoins et à l’environnement dans lequel il travaille
Être un formateur et se consacrer à former le personnel
Discuter avec le personnel des problèmes et l’aider à trouver des solutions (Il doit oublier les attitudes disciplinaires classiques et changer son rôle d’« inspecteur» en celui de «facilitateur»).
Comprendre les besoins et les demandes des clients.
LE PROFIL DU SUPERVISEUR :
Pour s’acquitter correctement de sa mission le superviseur est qualifié d’être un responsable portant deux chapeaux mais complémentaire :
Le chapeau du technicien qui jouit de compétences considérables dans le domaine à superviser c.à.d. une expertise technique relative à son champ d’action ;
Le chapeau du manager du moment ou il est appelé sans cesse à agir en tant que manager avec tout ce que cela induit comme compétences à la fois managériales et relationnelles
QUALITES D’UN SUPERVISEUR
Confiance en soi
Respect des autres
Compétence et capacité de prendre des décisions
Flexibilité et enthousiasme
Créativité
Orientation vers la qualité
Empowering
CONCLUSION
La supervision, l’accompagnement, et l’encadrement jouent un rôle primordial dans l’amélioration de la qualité des soins ainsi l’amélioration de la compétence du personnel infirmier, c’est pour cela les décideurs doivent leur donner la priorité qui leur revient dans les plans d’actions, dans les méthodes de travail et dans les activités de formation.
Évaluation de la qualité des soins
Définition
C’est une démarche qui permet d’avoir une vision panoramique de l’attention portée à la personne soignée par l’ensemble des équipes soignantes autour des dimensions de qualité et de continuité des soins, ainsi que de sécurité de prise en charge du patient.
La démarche d’évaluation est une confrontation régulière entre la pratique réelle et la pratique idéale. De cette confrontation émerge les actions d’amélioration.
Les buts/finalités de l’évaluation
Les buts :
- Aide à la planification et à l’élaboration d’une intervention (but stratégique)
- Fournir de l’information pour améliorer une intervention en cours de route (but formatif)
- Déterminer les effets d’une intervention pour décider s’il faut la maintenir, la transformer d’une façon importante ou l’arrête(but sommatif)
- Contribuer à l’avancement des connaissances , à l’élaboration théorique (but fondamental)
Les Objectifs
Qualifier la qualité des soins dispensés aux patients ;
Maintenir le niveau de qualité des soins ou l’améliorer ;
Déploiement des ressources et éviter les dépenses ;
Améliorer les compétences des infirmiers ;
Créer un « esprit » de qualité au sein du service ;
Faire passer l’idée d’évaluation comme outil de développement, et non comme un instrument de contrôle des performances individuelles ;
Intégrer l’évaluation dans la pratique quotidienne : agir en temps réel.
Différentes formes d’évaluation
1-Evaluation normative :
- Processus qui repose sur une appréciation portée sur chaque composante de l’intervention par rapport à des critères et des normes
- C’est aussi l’activité qui consiste à porter un jugement sur l’intervention en comparant les ressources mises en œuvre et leur organisation(structure) ,les services et les besoins produits (processus) , le résultat obtenu à des critères et des normes.
- L’appréciation de la structure: Il s’agit de savoir dans quelle mesures les ressources sont employées de façon adéquate pour atteindre les résultats escomptés. On comparera les ressources de l’intervention avec les critères et les normes.
- L’appréciation du processus: Ici on évalue dans quelle mesure les services sont adéquats pour atteindre les résultats escomptés
Trois dimensions à apprécier dans le processus d’une intervention
- Dimension technique (qualité des services)
- Dimension des relations interpersonnelles ( accueil, satisfaction, courtoisie…)
- Dimension organisationnelle (l’accessibilité,la couverture par les services…)
- L’appréciation des résultats : Cette étape consiste à se demander si les résultats observés correspondent aux résultats attendus. C’est-à-dire aux objectifs fixés par l’intervention. On compare les indices (indicateurs) des résultats à des critères et des normes de résultats escomptés
Différentes formes d’évaluation…
2-Recherche évaluative:
- Un processus qui vise à analyser par des méthodes scientifiquement valides et reconnues(généralement statistiques) , les relations qui existent entre différents composants d’une intervention
- Elle vise à analyser la pertinence, la logique, la productivité, les effets et les rendement de l’intervention.
- La recherche évaluative peut se déposer en six types d’analyses:
*analyse stratégique
*analyse de l’intervention
*analyse de la productivité
*analyse des effets
*analyse du rendement
*analyse de l’implantation
Les préalables
- C’est quoi la problématique: de quoi s’agit t-il?
- Qu’il est le but de l’évaluation? pourquoi évaluer ?
- Les enjeux et les risques de l’évaluation
- La perspective de l’évaluation: vers quoi on se projette?
- Est-ce qu’on dispose d’un dispositif ou de protocole d’évaluation?
- Jusqu’à quel niveau on veut intervenir?
- Dans quel contexte s’inscrit cette évaluation ( politique, économique, épidémiologique…)
- Le temps est il opportun pour évaluer ?.
- Est-ce qu’on dispose des ressources nécessaires pour évaluer?
L’évaluation de la qualité des soins
Définition de la qualité: Ensemble des propriétés et des caractéristiques d’une entité qui lui confèrent l’aptitude à satisfaire des besoins exprimés ou implicites du client
Soins infirmiers: Ensemble d’activités assurées par le personnel infirmier: Les soins de nursing, Les soins préventifs, Les soins curatifs; Les soins éducatifs.
La qualité des soins infirmiers: « la conformité à des normes élaborées par la profession. Elle représente la contribution de la profession infirmière à la santé et au bien être des individus et des populations ». C’est une procédure scientifique et systématique visant à déterminer dans quelle mesure une action ou un ensemble d’actions atteignent avec succès un ou des objectifs préalablement fixés » OMS. « C’est un procédé consistant à mesurer l’écart existant entre une pratique (processus et résultat de l’action) observée de soins infirmiers et une pratique préalablement définie comme optimale » OMS
La mesure de la qualité des soins se réalise suivant trois axes : les ressources ,les processus et les résultats.
Les étapes de EQSI
Le choix du thème à évaluer : RH-RNH…
2) L’exploration du thème : analyse des données
3) Choix de l’orientation : ressources –processus- résultats
4) Choix de l’approche : Prospective-rétrospective
5) Choix de la population : patients, soignants, …..
6) Elaboration de l’instrument de mesure
7) Recueil de données (selon l’outil choisit)
8) Présentation et analyse des données : résultats saillants de l’évaluation.
La démarche d’évaluation de la qualité des soins
- Elaborer des normes de qualité et créer l’outil de mesure ;
- Mesurer l’état de la situation observée ;
- Apprécier l’état de l’écart par rapport aux normes élaborées pour situer les degrés de qualité atteint.
Démarche au sein d’une unité de soins
Informer et sensibiliser l’équipe ;
Choix de types d’évaluation (évaluation globale, évaluation ciblée ….) ; Choix de l’élément à évaluer ;
Choix de l’approche de l’évaluation :
Les ressources (personnels, matériels, architecture…) ;
Le processus (procédure, pratique…) ;
Les résultats.
Choix de la population (le choix des patients dépend de l’aspect des soins à évaluer) ;
L’élaboration des normes et des critères d’évaluation ;
Recueil des données ;
L’évaluation ;
Diffusion des résultats ;
Suivi de l’évaluation.
Éléments d’un rapport d’évaluation
Résumé du rapport
Sommaire ou contenu
Introduction (contexte et cadre)
Observations et constatations
Recommandations
Conclusions
Annexes
Contraintes influençant l’évaluation
- Résistance au changement des professionnels ;
- Intervention de multiples facteurs, pouvant être à l’origine de dysfonctionnement des étapes de l’évaluation ;
- Non suivi de l’évaluation ;
- Difficulté de mise en œuvre des étapes de l’évaluation ;
- Manque de moyens adéquats pour l’évaluation ;
- Manque de temps nécessaire pour l’évaluation ;
- Améliorer les compétences des infirmiers.
Conditions de réussite de toute EQSI
- Bien préparer les préalables
- Comprendre les enjeux de l’EQSI par tous les partenaires
- Comprendre les objectifs de l’évaluation
- Réaliser l’évaluation en se basant sur des méthodes et outils pertinents
- Avoir la volonté de changement
- Disposer des ressources nécessaires.
Projet d’implantation de la démarche d’Evaluation des pratiques professionnelles au niveau du CHUIS
Projets développés dans le cadre de la coopération avec le Centre Hospitalier Esquirol de Limoges/France;
Initié en 2017 au niveau de 4 sites pilotes (HMS – HE);
Extension du projet en 2018 au niveau de 5 EHS (INO- HEY – HAS)
C’est quoi L’ EPP ?
- En France, le décret du 14 avril 2005 définit l’évaluation des pratiques professionnelles : « L’EPP consiste en l’analyse de la pratique professionnelle en référence à des recommandations et selon une méthode élaborée ou validée et inclut la mise en œuvre et le suivi d’actions d’amélioration des pratiques».
- Les pratiques professionnelles sont constituées à la fois de pratiques individuelles et collectives. Elles comportent une dimension organisationnelle et concernent les activités diagnostiques, thérapeutiques ou préventives.
C’est quoi La démarche L’ EPP ?
La démarche d’évaluation est une confrontation régulière entre la pratique réelle et la pratique idéale. De cette confrontation émerge les actions d’amélioration.
1 er temps •
Consiste à baser la pratique quotidienne en référence à la pratique « idéale » (références professionnelles, recommandations, données actualisées de la science, références réglementaires). Pour les infirmiers, la pratique « idéale » est souvent traduite sous forme de protocoles ou de procédures. Ceux-ci prennent en compte également les habitudes du service ou de l’établissement lorsqu’elles ne sont pas en contradiction avec les données actualisées de la science.
2 ème temps
• Consiste à s’assurer que les patients aient bénéficié des soins tels qu’ils sont décrits dans les protocoles ou dans les outils (Ex : dossier de soins). Les objectifs d’amélioration de la qualité sont ainsi mesurés. Cette évaluation peut être quotidienne lorsqu’on inscrit un résultat suite à la réalisation de soins, ou différé, lorsqu’on décide à un instant T de regarder une pratique professionnelle ou une prise en charge de patient en référence à des recommandations et selon une méthode élaborée ou validée.
Les approches et les methodes
- L’objectif de l’EPP est l’amélioration de la qualité de prise en charge des patients.
- Cet objectif d’amélioration de la qualité des soins recouvre plusieurs situations. L’établissement de santé ou l’équipe de soins peut par exemple, être confronté à un dysfonctionnement qu’il souhaite résoudre, ou encore souhaiter optimiser la prise en charge d’une pathologie. Le choix de la méthode sera différent selon la situation.
- Pour mettre en œuvre une démarche d’évaluation des pratiques professionnelles, il est essentiel d’identifier l’objectif de la démarche et le type de situation auquel on est confronté. Une fois l’objectif clarifié, le choix de la méthode la plus adaptée contribue à la réussite du projet.

REUSSIR L’EPP
Dans ce cas, il convient de :
Identifier une prise en charge que les professionnels souhaitent améliorer,
Choisir la méthode la plus adaptée, eu égard à l’objectif d’amélioration poursuivi,
Analyser la pratique réelle en regard des références professionnelles en équipe pluri professionnelle,
Mettre en place les actions d’amélioration,
Mesurer le niveau de qualité atteint. C’est la démarche conduite par les professionnels de santé pour la mise en œuvre de toute démarche qualité et notamment dans le cadre de la certification des établissements de santé.
A ne pas faire
Associer l’évaluation de la personne et l’évaluation de la pratique professionnelle ;
L’évaluation des pratiques n’est pas un contrôle des connaissances, des compétences ou de la personne ;
Il ne s’agit pas d’identifier un individu ou un groupe professionnel. Il faut :
Rechercher ensemble la meilleure façon de dispenser les soins pour améliorer la prise en charge des patients ;
L’évaluation des pratiques s’attachera à évaluer une prise en charge et les résultats de cette évaluation pourront conduire à un ajustement des organisations, éventuellement des connaissances.
Une EPP formative c’est-à-dire la mise en place d’un processus dynamique conduisant l’ensemble des professionnels vers l’amélioration continue de la qualité de la prise en charge des patients.

Les Groupements Sanitaires Territoriaux : Un pilier de la réforme du système de santé au Maroc


Introduction
Le système de santé marocain, malgré de nombreux efforts pour améliorer les services, rencontre toujours des dysfonctionnements qui limitent l’accès à des soins de qualité. Dans le cadre de la réforme nationale, les Groupements Sanitaires Territoriaux (GST) ont été créés pour restructurer et renforcer l’offre de soins à l’échelle régionale. Cet article explore le contexte, les objectifs, et les principales missions de ces nouveaux groupements, qui visent à améliorer l’efficacité et la qualité des services de santé au Maroc.
1. Contexte et Orientations Stratégiques
Les GST répondent aux recommandations du modèle de développement pour renforcer la gouvernance et territorialiser l’offre de soins dans le secteur public. La loi 08.22, promulguée en juin 2023, fixe le cadre juridique des GST, qui sont responsables de la mise en œuvre des politiques de santé au niveau régional tout en jouissant d’une autonomie financière et morale.
2. Définition et Objectifs
Les GST regroupent tous les établissements publics de santé d’une région donnée (excepté les hôpitaux militaires et les bureaux municipaux d’hygiène). Leur principal objectif est de centraliser et harmoniser les services hospitaliers, en intégrant notamment les centres hospitaliers universitaires pour offrir une prise en charge coordonnée et de qualité.
3. Missions des GST
Les missions des GST sont diversifiées et couvrent plusieurs domaines d’intervention :
- Offre de soins : Élaboration de la carte sanitaire et du programme médical régional, création de nouveaux établissements de santé et mise en place d’un système d’information régional.
- Santé publique : Promotion de la santé, sécurité sanitaire, prévention des épidémies, et éducation sanitaire.
- Formation et recherche : Formation continue des professionnels de santé, promotion de la recherche en santé, et création de centres d’excellence.
- Administration : Gestion des autorisations, coordination des établissements de santé, gestion des ressources en médicaments, et évaluation des performances.
4. Organisation et Gestion
Chaque GST est dirigé par un conseil d’administration comprenant divers acteurs institutionnels, tels que les représentants régionaux de l’État, les doyens des facultés de médecine et des représentants des organismes d’AMO. Ce conseil se réunit régulièrement pour adopter les budgets, approuver les comptes, et orienter les activités du GST.
5. Ressources Humaines et Gestion Financière
Les GST disposent de personnel transféré ou recruté selon leurs besoins spécifiques. Financièrement, ils sont soutenus par les revenus de leurs activités, des subventions de l’État, ainsi que des dons et legs. Cette autonomie vise à permettre aux hôpitaux de mieux gérer leurs ressources et de contribuer à leur performance.
Schéma : Organisation et Gouvernance des GST
- Conseil d’administration (Organe de décision)
- Le Conseil d’administration est au sommet de la structure et prend les principales décisions stratégiques.
- Composition :
- Représentants des services de santé
- Chef du conseil de la région
- Gouverneur de la région
- Doyens des facultés de médecine, pharmacie, et médecine dentaire
- Représentants de l’Assurance Maladie Obligatoire (AMO)
- Représentants des enseignants-chercheurs et des autres catégories de personnel
- Membres indépendants expérimentés en santé
- Directeur Général des GST
- Chargé d’exécuter les décisions du conseil d’administration et de gérer l’ensemble des structures du GST.
- Rôle :
- Préparer les projets soumis au conseil pour approbation
- Gérer les ressources humaines et l’administration quotidienne
- Représenter le GST auprès de l’État et de la justice
- Domaines d’intervention des GST
- Offre de soins : Gestion des services de soins, développement de la carte sanitaire régionale, création d’établissements de santé.
- Santé publique : Surveillance sanitaire, prévention, éducation à la santé, et gestion des urgences.
- Formation et Recherche : Formation continue, soutien à la recherche, et développement de pôles d’excellence.
- Administration : Gestion des autorisations d’exercice, coordination des établissements, et évaluation des performances.
- Ressources Humaines et Financière
- Ressources humaines : Personnel transféré, recruté ou rattaché au GST.
- Ressources financières : Revenus des activités, subventions publiques, dons et legs, et autres ressources conformément aux lois en vigueur.
Conclusion
La création des GST marque un tournant dans le système de santé marocain. En consolidant les ressources et les structures de santé sous une gouvernance unifiée, le Maroc espère offrir à chaque citoyen un accès équitable à des soins de qualité. Comme l’a souligné Jesko Hentschel, un accès amélioré à la santé est essentiel pour un développement socio-économique inclusif et durable
La Réforme de la Protection Sociale au Maroc : Focus sur l’AMO


Introduction à la réforme de la protection sociale au Maroc
Le Maroc, comme bon nombre de pays émergents, fait face à un ensemble de défis liés à la protection sociale de sa population. En effet, avec une croissance démographique soutenue et une urbanisation rapide, les besoins sociaux se diversifient et se complexifient. L’État a pour mission d’assurer un minimum de protection à tous les citoyens, mais cela pose de sérieux enjeux quant à la couverture, la qualité et l’efficience des services offerts.
La réforme de la protection sociale au Maroc vise à moderniser le système, en consolidant l’Assurance Maladie Obligatoire (AMO) et en élargissant sa portée. Ce système, introduit pour garantir un accès aux soins de santé pour tous, nécessite des ajustements pour répondre aux attentes croissantes de la population et s’adapter aux réalités actuelles du pays, notamment en matière de développement économique et social. Les réformes envisagées doivent donc tenir compte non seulement des besoins immédiats, mais aussi des évolutions futures d’une société en constante mutation.
Historiquement, le Maroc a tenté d’instaurer divers dispositifs de protection sociale, mais ceux-ci se sont souvent heurtés à des contraintes budgétaires, à un manque de coordination entre les différents acteurs ou encore à des failles techniques dans leur mise en œuvre. Des politiques antérieures, bien qu’elles aient posé des jalons, ont souvent manqué de cohésion, engendrant des disparités dans l’accès aux services. Cette nouvelle réforme s’inscrit ainsi dans la volonté de créer un système inclusif et intégré, apte à garantir une couverture sociale optimale et équitable à travers tout le territoire.
La nécessité de cette réforme s’accompagne d’enjeux sociaux et économiques considérables. Le Maroc doit s’efforcer de promouvoir l’égalité d’accès à la protection sociale, défi qui nécessite une vision claire et des moyens significatifs pour y parvenir. Ce changement ambitieux est essentiel pour assurer le bien-être des citoyens et soutenir le développement durable du pays.
Présentation de l’Assurance Maladie Obligatoire (AMO)
L’Assurance Maladie Obligatoire (AMO) est un dispositif central dans la réforme de la protection sociale au Maroc, visant à garantir un accès équitable aux soins de santé pour l’ensemble de la population. Mise en place en 2005, l’AMO a pour objectif d’offrir une couverture médicale aux travailleurs du secteur privé, aux fonctionnaires et aux travailleurs indépendants. Ce système repose sur des principes fondamentaux tels que la solidarité, l’équité et la prévoyance, permettant ainsi de répondre aux besoins variés en matière de santé.
Le fonctionnement de l’AMO s’articule autour d’un financement mixte, où les cotisations sont prélevées sur les salaires des employés et les revenus des travailleurs indépendants. Les bénéficiaires peuvent ainsi accéder à une large gamme de soins médicaux, allant des consultations aux hospitalisations, en passant par les médicaments prescrits. Selon les données récentes, près de 14 millions de Marocains sont couverts par l’AMO, représentant environ 39 % de la population totale. Cette couverture offre une protection essentielle contre le risque de dépenses de santé imprévues, souvent source d’endettement pour de nombreux ménages.
Les catégories de personnes couvertes par l’AMO incluent non seulement les employés du secteur privé mais également les fonctionnaires des administrations publiques. Par ailleurs, les travailleurs indépendants, qui constituent une part croissante du marché du travail marocain, peuvent également bénéficier de ce système sous certaines conditions. Cette diversité dans la couverture souligne l’ambition du Maroc de ne laisser personne de côté dans son projet de santé universelle. En intégrant l’AMO dans la réforme de la protection sociale, le pays vise à créer un système de santé plus inclusif et efficace, s’inscrivant dans une dynamique de développement durable et de bien-être pour tous les citoyens.
Impact de l’AMO sur la santé publique et l’économie marocaine
La mise en œuvre de l’Assurance Maladie Obligatoire (AMO) au Maroc a suscité une série de modifications significatives tant sur le plan de la santé publique que sur celui de l’économie. L’une des principales conséquences de cette réforme a été l’amélioration de l’accès aux soins de santé pour une vaste population, notamment les travailleurs non formels et les groupes vulnérables qui auparavant n’avaient pas de couverture médicale. En offrant une protection contre les coûts faramineux des traitements médicaux, l’AMO a permis à de nombreux ménages marocains de recevoir des soins de santé sans avoir à s’endetter ou à renoncer à d’autres besoins essentiels.
En conséquence, les taux d’utilisation des services de santé ont connu une hausse notable. Des études montrent qu’après l’instauration de l’AMO, des indicateurs tels que les visites médicales et les hospitalisations ont significativement augmenté, illustrant ainsi la réduction des obstacles financiers à l’accès aux soins. Cette transformation a également eu un impact direct sur la santé publique, contribuant à l’amélioration de l’état de santé général de la population marocaine. Des témoignages de bénéficiaires révèlent que les consultations préventives et les soins réguliers sont devenus plus accessibles, ce qui a permis une détection précoce et un traitement plus efficace des maladies.
Du côté économique, l’AMO a aussi entraîné une réduction des coûts pour les ménages. Les dépenses de santé, souvent imprévisibles et écrasantes, ont été en partie absorbées par le système d’assurance. Cependant, le financement et la gestion de l’AMO continuent de poser des défis. Les questions de durabilité financière et d’efficacité dans la gestion de cette couverture soulèvent des inquiétudes quant à la capacité du système à répondre aux besoins croissants de la population. En conclusion, bien que l’AMO ait apporté des avancées notables, des efforts restent nécessaires pour surmonter les obstacles persistants afin d’assurer une couverture universelle efficace et durable pour les Marocains.
Avenir de la protection sociale au Maroc : vers une couverture universelle
Le système de protection sociale au Maroc a traversé des transformations importantes ces dernières années, avec un accent particulier sur la généralisation de l’Assurance Maladie Obligatoire (AMO). La couverture sociale universelle est désormais un objectif crucial pour le pays, visant à garantir l’accès aux soins de santé pour tous les citoyens, sans distinction. Cette approche est essentielle pour améliorer les conditions de vie et créer un environnement plus équitable pour l’ensemble de la population marocaine.
Pour atteindre cet objectif, plusieurs étapes clés doivent être envisagées. Tout d’abord, il est essentiel d’évaluer et d’optimiser les structures existantes de l’AMO afin de mieux répondre aux besoins variés de la population. Cela peut passer par une simplification des démarches administratives et une augmentation de la sensibilisation autour des droits et des services couverts par l’AMO. Une communication efficace est primordiale pour assurer que toutes les couches de la société comprennent l’importance de cette couverture et l’utilisent pleinement.
En outre, élargir l’accès à d’autres formes de protection sociale, telles que les congés maladie, les pensions de retraite et les allocations familiales, est nécessaire pour compléter l’AMO. Cette extension permettra de mieux protéger les populations vulnérables, notamment les travailleurs informels et les familles à faible revenu. Des initiatives internationales peuvent servir de modèles, en particulier celles mises en œuvre dans des pays ayant réussi à établir des systèmes de protection sociale universels. Les bonnes pratiques observées, comme l’inclusion de segments non enregistrés dans des régimes de couverture, peuvent inspirer des réformes similaires au Maroc.
En conclusion, l’avenir de la protection sociale au Maroc repose sur l’engagement à poursuivre la réforme de l’AMO tout en visant une couverture sociale universelle. Cela nécessite des actions concertées et la mobilisation de ressources pour garantir que chaque citoyen ait accès aux soins nécessaires, renforçant ainsi la solidarité et l’équité au sein de la société marocaine.
Guide Pratique de Soins Infirmiers et Fiches Techniques


Introduction aux soins infirmiers
Les soins infirmiers constituent une discipline de la santé essentielle, jouant un rôle fondamental dans le maintien et l’amélioration de la santé des patients. Historiquement, le rôle de l’infirmier a évolué considérablement, passant de tâches basiques à des responsabilités cliniques complexes, intégrant des approches scientifiques et humanistes. Ce changement s’est intensifié en réponse aux avancées médicales et à l’élargissement du champ d’intervention des infirmiers.
Les infirmiers sont ainsi des acteurs clés dans le système de santé, étant souvent le premier contact que les patients ont avec des professionnels de la santé. Leur rôle dépasse la simple administration des soins; ils assurent également la coordination des soins, l’éducation des patients, et le soutien émotionnel. Ce thême est d’autant plus d’actualité dans le cadre des soins centrés sur le patient, où chaque soin est adapté aux besoins spécifiques et aux préférences individuelles des patients, favorisant ainsi un rétablissement plus efficace.
Afin de garantir un niveau élevé de soins, l’infirmier doit posséder un ensemble de compétences techniques et interpersonnelles. Cela inclut une connaissance approfondie des pathologies, des capacités d’évaluation clinique, ainsi qu’une aptitude à établir des relations de confiance avec les patients et leur famille. De plus, les infirmiers se doivent de rester constamment à jour sur les meilleures pratiques et les innovations dans le domaine des soins infirmiers, ce qui leur permet d’adapter efficacement leur approche et de répondre à un environnement médical en constante évolution.
Cette introduction aux soins infirmiers soulève l’importance cruciale de la profession et prépare le terrain pour un examen plus approfondi des différentes techniques et approches utilisées dans le domaine. Chaque infirmier a un rôle immense à jouer dans l’amélioration de la qualité des soins offerts, signalant ainsi l’importance vitale de l’apprentissage continu et de l’expertise dans cette profession.
Principes fondamentaux des soins infirmiers
Les soins infirmiers reposent sur des principes essentiels qui garantissent non seulement la qualité des soins, mais également la sécurité et le bien-être des patients. Un des fondements les plus critiques de cette pratique est la sécurité des patients. Cela implique la mise en œuvre de protocoles rigoureux pour éviter les erreurs médicales, surveiller les effets indésirables des traitements et signaler toute incongruence dans le processus de soin. L’infirmier doit toujours demeurer vigilant afin d’identifier rapidement les signes de détérioration de l’état de santé d’un patient.
En plus de la sécurité, l’éthique joue un rôle fondamental dans l’exercice des soins infirmiers. Les infirmiers sont tenus de respecter les principes éthiques tels que l’autonomie, la bienfaisance, la non-malfaisance et la justice. Cela implique de toujours agir dans l’intérêt du patient, de défendre ses droits, et de s’assurer qu’il reçoit les soins appropriés. L’éthique informe les décisions et les pratiques des soignants, leur permettant de faire face à des situations parfois complexes et délicates.
Un autre principe fondamental est le respect de la dignité humaine, qui est au cœur de tout acte de soin. Chaque patient doit être traité avec respect et considération, quelles que soient ses origines, ses croyances ou son état de santé. Ce respect est essentiel pour établir une relation de confiance entre l’infirmier et le patient, influençant positivement l’expérience et les résultats des soins.
Finalement, la communication efficace est primordiale dans la pratique des soins infirmiers. Une bonne communication favorise non seulement un échange d’informations clair et compréhensible entre l’infirmier et le patient, mais elle soutient également une collaboration fructueuse au sein de l’équipe de soins. L’infirmier doit maîtriser le langage technique tout en étant capable de s’adapter aux besoins de compréhension du patient, contribuant ainsi à une prise en charge optimale.
Techniques de base en soins infirmiers
Les soins infirmiers reposent sur un ensemble de techniques essentielles qui garantissent la qualité des soins prodigués aux patients. Parmi ces techniques, la prise de signes vitaux est fondamentale. Elle inclut la mesure de la température, du pouls, de la fréquence respiratoire et de la pression artérielle. Pour effectuer cette opération, il est crucial de s’assurer que le patient est au repos et d’utiliser des équipements calibrés, tels qu’un sphygmomanomètre pour la pression artérielle. En fonction des signes vitaux détectés, l’infirmier est en mesure d’évaluer l’état général du patient et de déterminer si des interventions supplémentaires sont nécessaires.
Les soins d’hygiène sont également primordiaux, car ils contribuent à la prévention des infections et à la promotion du confort du patient. Ces soins peuvent varier de simples lavages des mains à des bains complets. L’infirmier doit adopter les techniques appropriées lors de la toilette du patient, en veillant à respecter sa dignité personnelle, tout en utilisant des produits adaptés à son état de santé.
La gestion des plaies est une autre technique essentielle en soins infirmiers. Cela implique le nettoyage, l’évaluation et le bandage des plaies. Il est vital de se conformer à des protocoles d’asepsie pour éviter les contaminations. L’infirmier doit aussi être vigilant sur la détection de tout signe d’infection, comme une rougeur ou un écoulement purulent.
Enfin, l’administration de médicaments est une technique clé qui requiert une attention particulière. Avant de donner un médicament, l’infirmier doit vérifier l’identité du patient, le dosage prescrit et la voie d’administration. Des erreurs dans cette étape peuvent entraîner des conséquences graves pour la santé du patient. En résumant, ces techniques de base permettent à l’infirmier de fournir des soins efficaces et sécurisés. Une formation rigoureuse et une sensibilisation continue aux meilleures pratiques sont essentielles pour optimiser la qualité des soins.
La documentation en soins infirmiers
La documentation constitue un élément fondamental dans le domaine des soins infirmiers, en assurant la continuité et la qualité des soins délivrés aux patients. Elle permet aux infirmiers d’enregistrer de manière précise l’évolution de la santé des patients, les traitements administrés et les réponses aux interventions. Cette collecte systématique d’informations se traduit non seulement par le respect des pratiques professionnelles, mais aussi par le respect des exigences légales en matière de soins.
Au sein des soins infirmiers, plusieurs types de documents sont nécessaires. Les dossiers médicaux doivent intégrer les évaluations initiales, les plans de soins personnalisés ainsi que les notes d’évolution. Chaque document doit être clair, concis et à jour pour garantir un suivi efficace. De plus, l’infirmier est souvent tenu de produire des rapports d’incidents, ce qui implique une documentation soignée d’événements imprévus pouvant affecter la qualité des soins. Ces rapports contribuent aussi à l’amélioration continue des pratiques en soins infirmiers.
Les bonnes pratiques de documentation en soins infirmiers exigent une attention particulière à certains aspects. Premièrement, il est essentiel d’utiliser un langage clair et compréhensible, évitant toute ambiguïté. Deuxièmement, l’exactitude des informations enregistrées est primordiale, car toute inexactitude peut compromettre la sécurité du patient. Enfin, la confidentialité des données doit être rigoureusement respectée, conformément aux lois en vigueur sur la protection des informations personnelles. Adopter ces pratiques garantit non seulement des soins de qualité, mais également une conformité avec les normes et réglementations en place dans le secteur de la santé.
Évaluation et planification des soins
L’évaluation des besoins des patients est une étape fondamentale dans le cadre des soins infirmiers. Cette phase permet à l’infirmier de collecter des informations pertinentes sur l’état de santé du patient, ses antécédents médicaux, et ses préférences. Parmi les méthodes d’évaluation, les entretiens cliniques, les observations et l’analyse des données médicales jouent un rôle clé pour établir un diagnostic précis. Il est essentiel d’adopter une approche holistique qui prend en considération non seulement les aspects physiques, mais également les dimensions psychologiques et sociales du bien-être du patient.
Une fois l’évaluation effectuée, l’infirmier doit élaborer un plan de soins adapté. Ce plan doit inclure des objectifs clairs et mesurables qui répondent aux besoins identifiés. Il est important que ces objectifs soient réalistes et atteignables, afin de favoriser l’implication du patient dans son propre processus de soins. La planification doit également tenir compte des ressources disponibles et des préférences du patient, ce qui met en avant l’importance d’une approche collaborative. Ainsi, le rôle de la famille et des proches dans la planification des soins ne saurait être sous-estimé; leur soutien peut grandement influencer la motivation et l’adhésion du patient au plan mis en place.
En intégrant le patient et sa famille dans chaque étape, l’infirmier favorise l’engagement et le respect des choix de vie du patient. Une communication ouverte et empathique est primordiale pour établir une relation de confiance, élément essentiel à la réussite de tout projet de soins. La planification et l’évaluation sont donc des processus dynamiques, qui doivent être revus régulièrement afin de s’adapter à l’évolution des besoins du patient et de l’environnement de soins.
Soins spécialisés et fiches techniques
Les soins infirmiers spécialisés jouent un rôle essentiel dans la prise en charge des patients, notamment dans des domaines tels que la pédiatrie, la gériatrie et les soins palliatifs. Chaque spécialité requiert une approche distincte, adaptée aux besoins uniques des différentes tranches d’âge et conditions de santé. Dans ce contexte, des fiches techniques peuvent être un outil précieux pour l’infirmier, car elles offrent des recommandations détaillées et des protocoles adaptés à la nature particulière des soins.
Dans le domaine de la pédiatrie, il est crucial de comprendre que les besoins des enfants diffèrent significativement de ceux des adultes. Les fiches techniques en pédiatrie incluent des informations sur la gestion de la douleur, l’administration de médicaments et les techniques de communication adaptées aux jeunes patients. Ces guides pratiques permettent aux infirmiers de fournir des soins qui tiennent compte du développement psychologique et physique des enfants.
En gériatrie, les infirmiers doivent être équipés de connaissances spécifiques en matière de soins aux personnes âgées. Les fiches techniques de cette spécialité traitent de problèmes courants tels que la polypathologie, la douleur chronique et les troubles cognitifs. Comprendre ces aspects aide l’infirmier à élaborer des plans de soins personnalisés qui répondent aux défis uniques que rencontrent les patients âgés.
Les soins palliatifs, quant à eux, mettent l’accent sur la qualité de vie des patients souffrant de maladies avancées. Les fiches techniques pour ces soins incluent des informations sur la gestion des symptômes, le soutien émotionnel et les aspects éthiques des soins en fin de vie. En fournissant des conseils pratiques adaptés à ces différentes spécialités, l’infirmier est mieux armé pour offrir des soins holistiques et inclusifs.
Gestion des urgences et des situations critiques
La gestion des urgences médicales et des situations critiques représente un aspect fondamental dans le domaine des soins infirmiers. Pour un infirmier, être bien préparé à faire face à une telle situation est essentiel pour assurer la sécurité des patients et leur bien-être. Cela nécessite de suivre un certain nombre d’étapes claires, qui constituent un guide pratique à adopter. Le premier élément essentiel consiste en une évaluation rapide de la situation, permettant d’identifier le type d’urgence et les interventions nécessaires.
Une fois l’évaluation complète, il est crucial de prioriser les actions selon la gravité de la condition du patient. Cela inclut des mesures de soutien vital, qui doivent être administrées dès que possible. Pour cela, il est également primordial que chaque infirmier possède des connaissances solides et une formation adéquate aux gestes de premier secours. Ces compétences peuvent faire la différence entre la vie et la mort, notamment en cas de crise cardiaque ou d’étouffement. Les formations sur les gestes de premier secours, fréquemment dispensées, permettent de renforcer ces aptitudes et d’assurer une réponse rapide face à des situations de détresse.
En outre, le protocole de réanimation cardiopulmonaire (RCP) mérite une attention particulière. Ce dernier est une technique vitale qui doit être clairement intégrée dans le quotidien professionnel des infirmiers. En recourant à la RCP, ils peuvent maintenir une circulation sanguine suffisante jusqu’à l’arrivée des services d’urgence. Il est donc recommandé de mettre à jour les connaissances sur la RCP régulièrement, en participant à des formations. En somme, la gestion des urgences et des situations critiques est une compétence indispensable pour tout infirmier souhaitant exceller dans le domaine des soins, en garantissant la sécurité des patients tout en apportant une assistance efficace et professionnelle.
Développement professionnel et formation continue
Le développement professionnel est un facteur essentiel pour les infirmiers, car il contribue non seulement à leur propre expertise, mais aussi à la qualité des soins qu’ils dispensent. Dans un secteur de la santé en constante évolution, la formation continue est primordiale pour s’assurer que les infirmiers restent à jour avec les pratiques actuelles, les nouvelles technologies et les protocoles de soins.
Les opportunités de formation continue sont nombreuses et diversifiées. Les infirmiers peuvent participer à des ateliers, des séminaires et des cours en ligne qui leur permettent d’approfondir leurs connaissances dans des domaines spécifiques, tels que la pharmacologie, la gestion de la douleur ou encore la prise en charge des maladies chroniques. L’accès à ces programmes de formation est facilité par de nombreuses institutions de santé et organisations professionnelles qui proposent des ressources et un accompagnement pour aider les infirmiers à progresser dans leur carrière.
Outre les cours de formation standard, il existe également des certifications professionnelles qui peuvent valoriser le parcours d’un infirmier et renforcer sa légitimité auprès des patients et des employeurs. Ces certifications vont de l’enseignement des soins palliatifs à des spécialités comme l’infirmier en santé mentale. En obtenant des certifications, les infirmiers démontrent leur engagement envers leur profession et leur capacité à offrir des soins de haute qualité.
En somme, le développement professionnel et la formation continue sont des éléments fondamentaux qui favorisent non seulement la croissance personnelle des infirmiers, mais aussi l’amélioration des soins prodigués aux patients. En investissant dans leur éducation et leur formation, les infirmiers peuvent s’assurer qu’ils sont bien équipés pour répondre aux besoins variés et évolutifs des soins de santé.
Conclusion et ressources supplémentaires
Ce guide pratique de soins infirmiers a été conçu pour offrir un aperçu des compétences et des connaissances essentielles que chaque infirmier devrait maîtriser. Les infirmiers jouent un rôle crucial dans le système de santé, et il est impératif qu’ils soient bien équipés pour fournir des soins de qualité. Tout au long de ce guide, nous avons exploré diverses techniques, approches et meilleures pratiques qui peuvent améliorer l’efficacité des soins aux patients.
Les fiches techniques fournies dans ce guide visent à aider les infirmiers à renforcer leur expertise au quotidien. En comprenant les procédures cliniques et les protocoles appropriés, les professionnels de santé peuvent mieux répondre aux besoins de leurs patients, réduisant ainsi les risques et favorisant des résultats positifs.
Pour approfondir vos connaissances et compétences en matière de soins infirmiers, une variété de ressources est disponible. Des livres comme « Les Soins Infirmiers » de Jean-Pierre Dupont et « Technologie Infirmière » de Marie-Claude Lefèvre offrent une base solide en matière de théorie et de pratique. Des plateformes en ligne comme « Infirmiers.com » et « Le Journal des Infirmiers » fournissent également des articles d’actualité, des forums et des conseils pratiques. En outre, vous pouvez vous inscrire à des webinaires et des cours en ligne proposés par des organisations professionnelles telles que l’Ordre National des Infirmiers.
La participation à des associations professionnelles peut également être bénéfique. Ces organisations offrent des opportunités de réseautage, de formation continue et d’accès à des publications spécialisées qui enrichissent la carrière des infirmiers. Investir dans votre développement professionnel est essentiel pour rester à jour sur les dernières avancées en matière de soins et améliorer la qualité des services offerts aux patients.
Management des soins infirmiers et qualité des services de santé

Introduction
Le management des soins infirmiers est une discipline essentielle dans l’amélioration continue de la qualité des soins offerts aux patients. Il vise à coordonner les activités des équipes de santé afin de garantir une prise en charge efficace et satisfaisante pour les patients tout en répondant aux besoins des professionnels de santé.
1. Définitions clés
- Management : Ensemble des activités coordonnées pour orienter et contrôler une organisation.
- Management de la qualité : Activités qui visent à orienter et à contrôler une organisation dans le domaine de la qualité, afin de répondre aux exigences.
- Assurance de la qualité : Processus destiné à garantir que les exigences en matière de qualité sont respectées.
- Amélioration continue : Démarche visant à accroître la capacité d’une organisation à satisfaire aux attentes en termes de qualité.
2. Satisfaction interne et externe
- Satisfaction interne : Répond aux attentes et besoins des membres du personnel (ex. : responsables des unités, équipes de stérilisation, pharmacie). Un environnement de travail satisfaisant améliore la performance individuelle et collective.
- Satisfaction externe : Vise à répondre aux besoins des patients, en leur offrant des soins de qualité qui répondent à leurs attentes. Cela implique une collaboration efficace entre les différents services hospitaliers.
3. Management participatif
Le management participatif est un style de gestion qui implique la participation active des membres du personnel dans le processus de décision. Ses avantages incluent une meilleure mobilisation des ressources humaines, une amélioration du climat de travail, et une réduction des tensions internes.
- Mobilisation du personnel : La communication et la participation sont clés pour créer une ambiance de travail où chacun se sent valorisé.
- Motivation : Un personnel motivé est un atout pour atteindre les objectifs de l’organisation. Il est donc essentiel de créer un environnement où les employés se sentent impliqués et reconnus.
4. Implication et motivation du personnel
- Implication : La réussite des soins infirmiers dépend de l’engagement des professionnels à utiliser leurs compétences pour améliorer les soins.
- Motivation : Elle ne repose pas seulement sur la rémunération, mais aussi sur la reconnaissance du travail, l’accès à la formation, et la création d’un environnement de travail favorable.
5. Outils de mesure de la satisfaction
Pour évaluer la satisfaction, des outils tels que des questionnaires anonymes ou des groupes de discussion sont utilisés. Ces outils permettent de recueillir des données qui seront analysées pour identifier les domaines d’amélioration.
6. Performance et efficacité
- Performance : La performance désigne un résultat remarquable obtenu dans un domaine particulier. Pour évaluer les performances des services de soins infirmiers, il est nécessaire de définir des objectifs stratégiques et des indicateurs de suivi clairs.
- Efficacité : Une activité est considérée comme efficace si elle atteint les objectifs fixés, notamment en termes de qualité des soins.
7. Actions pour améliorer la qualité des soins
Pour améliorer la qualité des soins, il est nécessaire de :
- Développer des stratégies de prévention des infections nosocomiales.
- Mettre en place des recommandations de bonnes pratiques médicales.
- Instaurer des procédures d’évaluation et d’accréditation des établissements de santé.
Conclusion
La gestion de la qualité appliquée aux soins infirmiers repose sur une collaboration interdisciplinaire et un engagement constant des professionnels. En impliquant les équipes et en utilisant des outils de mesure de la satisfaction, les établissements de santé peuvent améliorer leurs performances et offrir des soins qui répondent aux attentes des patients et du personnel.

